Субтотальные и тотальные дефекты челюстей наиболее часто возникают после хирургического лечения опухолей орофарингеальной зоны (Федяев И. М. с соавт., 2005; Пачес А. И., 2008; Новиков В. А. с соавт., 2012), что, несомненно, приводит к возникновению обширных дефектов челюстных костей (Ольшанский В. О. с соавт., 1991; Wingo P. A. et al., 1995; Carrau. R.L. et al., 1998; Пачес А.И., 2000; Jha N. еt al., 2000).
При резекции верхней челюсти возникающее после операции сообщение полости рта с полостью носа способствует тяжелым функциональным расстройствам: нарушению актов жевания, глотания, дыхания, речи и слюноотделения (Нартымова М. М. с соавт., 2005). Рубцевание операционной зоны ведет к резкому обезображиванию лица больного. Особенно выражен косметический изъян при комбинированной резекции челюстных костей в сочетании с мягкими тканями лица, костными структурами глазницы, скуловой костью (Новиков В. А. с соавт., 2012).
Замещение обширных дефектов верхней челюсти хирургическими методоми представляет значительные трудности из-за ряда причин: закрытие доступа для визуального осмотра операционной зоны, сложные анатомо-топографические условия реципиентной зоны (Решетов И. В. с соавт., 2011). Кроме того, в случае неудачного замещения дефекта, как правило, возникают неудовлетворительные условия для последующего протезирования (Костур Б. К. с соавт., 1985). Поэтому в настоящее время основным способом, используемым для замещения субтотальных и тотальных верхнечелюстных изъянов, является ортопедический. Ортопедическое лечение пациентов, перенесших резекцию верхней челюсти, проводится съемными конструкциями.
Однако их использование на верхней челюсти при наличии односторонней опоры характеризуется неблагоприятным консольным действием обтурирующей части протеза и восприятием опорными тканями патологического давления, которое в короткий срок может приводить к изменению конфигурации протезного ложа и пространственного положения конструкции, существенно снижая функциональную эффективность протезирования. При наличии дентальной опоры воспринимаемое челюстным протезом давление концентрируется на опорных зубах, нередко способствуя преждевременному их удалению (Варес Э. Я. с соавт.).
Современные способы устранения чрезмерной нагрузки на опорные ткани в резекционных конструкциях не позволяют полноценно перераспределять жевательное давление в лечебной системе, что приводит к концентрации локальных напряжений в отдельных участках протезного ложа. Особенно неблагоприятные условия создаются после обширных резекций верхней челюсти, захватывающих срединный небный шов. В этом случае опорная часть протеза становится меньше консольной и такая конструкция не удовлетворяет элементарным требованиям биомеханики.
Проблемы, возникающие при использовании ортопедических конструкций для замещения обширных дефектов верхней челюсти, являются настолько серьезными, что многие авторы (Vinzenz K. et al., 2008; Okay D. J. et al., 2011) рекомендуют восстанавливать такие изъяны только хирургическими методами. В челюстно-лицевой ортопедии также остается нерешенной проблема замещения обширных челюстных изъянов при полном отсутствии зубов. Внеротовые методы фиксации резекционных конструкций психологически весьма тяжело переносятся больными.
Создание замыкающего клапана под протезом не получило клинического подтверждения. Наиболее перспективным направлением в решении этой проблемы считается использование внутрикостных имплантатов в качестве опоры протезных конструкций (Kabcanell J. et al., 2012; Дробышев А. Ю. с соавт., 2011; Salinas Т. et al., 2011). Однако этот способ крепления, как правило, применяется на этапе постоянного, замещающего протезирования, в то время как резекционный и формирующий протезы либо вообще не изготовляются, либо имеют неудовлетворительную фиксацию.
МАТЕРИАЛЫ И МЕТОДЫ
Мы решаем данную проблему благодаря использованию дентальных мини-имплантатов с шаровидной головкой 3M ESPE MDI для комплексной реабилитации больных после операций на челюстных костях. Дентальные мини-имплантаты в этом случае рассматриваются как биомеханический способ фиксации съемных протезов. Данный метод позволяет расширить возможности протезирования в сложных клинических ситуациях при челюстно-лицевом протезировании.
Мини-имплантаты обеспечивают дополнительные пункты фиксации съемных протезов в тех участках беззубого альвеолярного отростка, где это необходимо, или становятся опорами несъемных конструкций зубных протезов. Дентальная мини-имплантация может проводиться одновременно с костной пластикой васкуляризованными или неваскуляризованными трансплантатами или в отсроченном варианте, после интеграции и перестройки трансплантатов.
Доказано, что одномоментное введение имплантатов обеспечивает сокращение общего срока лечения. Клиническая эффективность непосредственной дентальной имплантации достаточно высока (88—90 %). Однако дентальный имплантат, частично находящийся в полости рта, может стать источником инфицирования, воспаления и впоследствии отторжения не только его самого, но и интегрировавшегося трансплантата. У больных с отсроченной дентальной имплантацией имплантаты вводятся по завершении перестройки трансплантата. При этом исключается потеря имплантатов в результате его отторжения.
К недостаткам в таких случаях относят необходимость дополнительного оперативного вмешательства, удлинение сроков лечения и несколько меньший из-за резорбции объем доступной для имплантации костной ткани. При завершении процесса остеоинтеграции в системе имплантат — кость проводится ортопедическое лечение. В соответствии с конкретной клинической ситуацией (объем трансплантата, топография дефекта, количество опорных имплантатов, наличие или отсутствие зубов, состояние окружающих мягких тканей, эстетические аспекты) стоматолог-ортопед изготавливает протез оптимальной конструкции.
КЛИНИЧЕСКИЙ ПРИМЕР
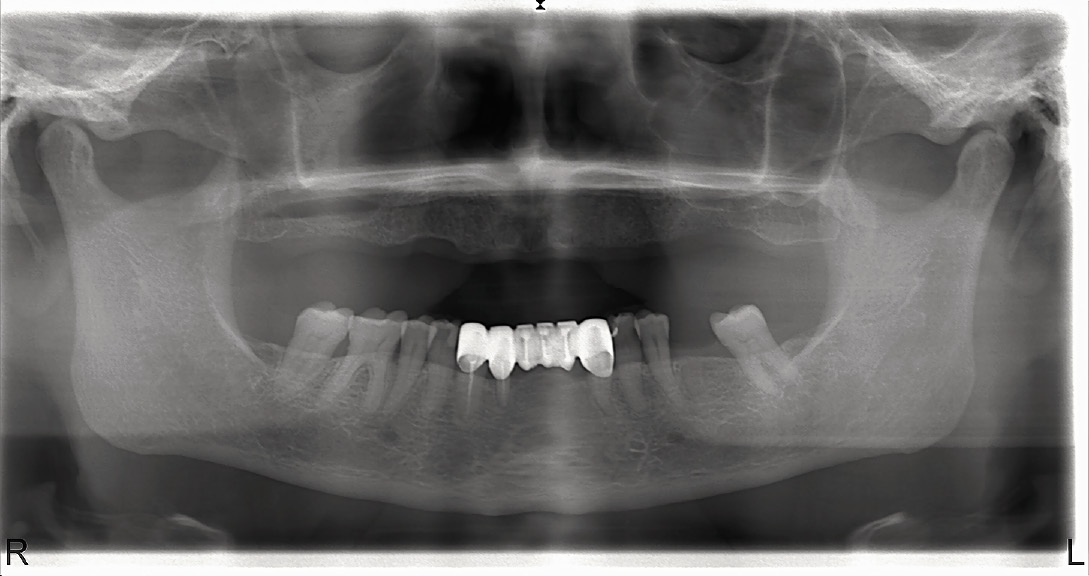
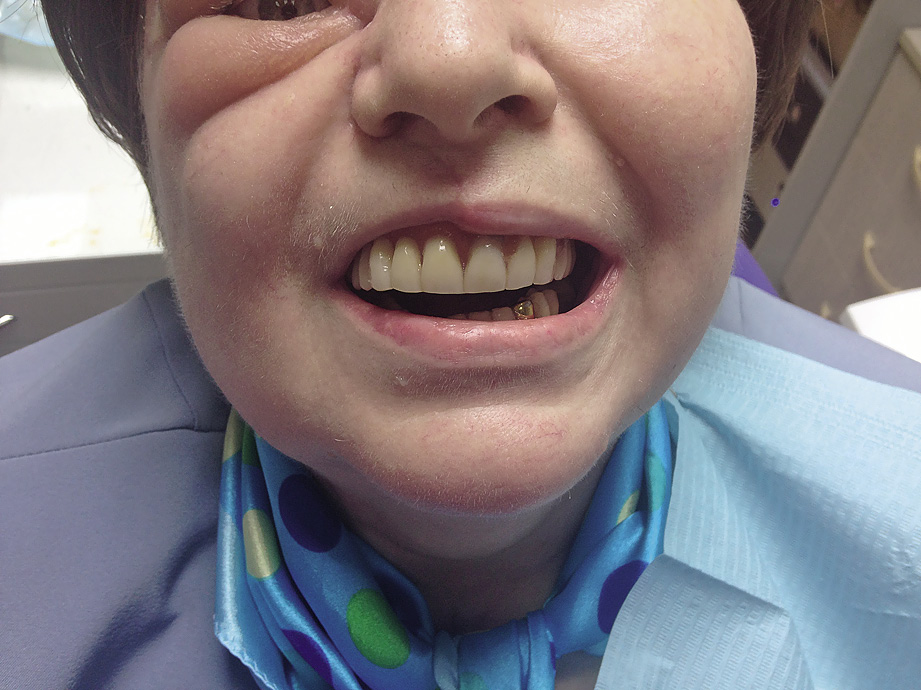
Пациентка П., 57 лет. Диагноз: новообразование верхней челюсти справа. Запланирована резекция верхней челюсти справа. Полное отсутствие зубов на верхней челюсти. Пользуется полным съемным протезом в течение 5 лет (рис. 1).
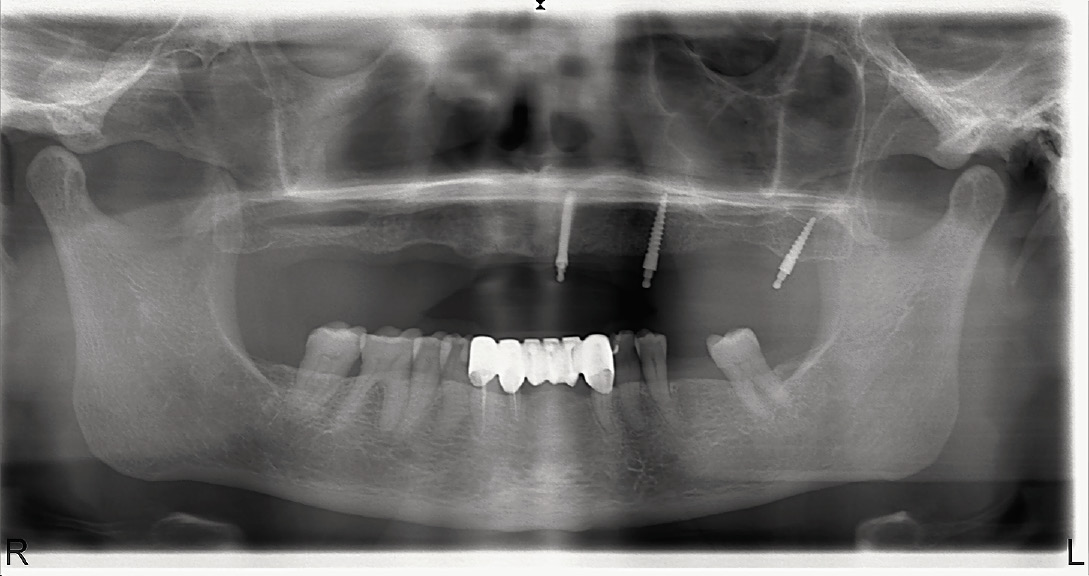
До оперативного лечения установлено 3 дентальных мини-имплантата 3M ESPE MDI и осуществлена клиническая преребазировка существующего съемного протеза. Полный съемный протез будет играть роль резекционного протеза и фиксироваться непосредственно в момент операции. Нами была получена хорошая фиксация собственного полного съемного протеза (рис. 2, 3).
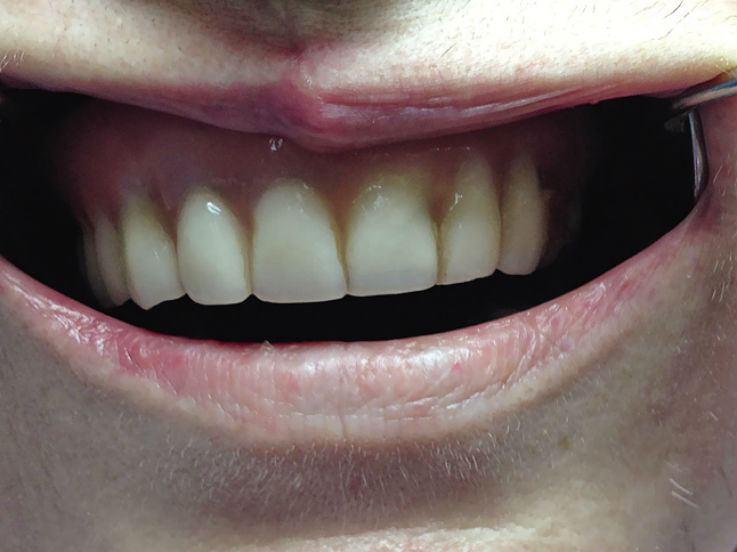
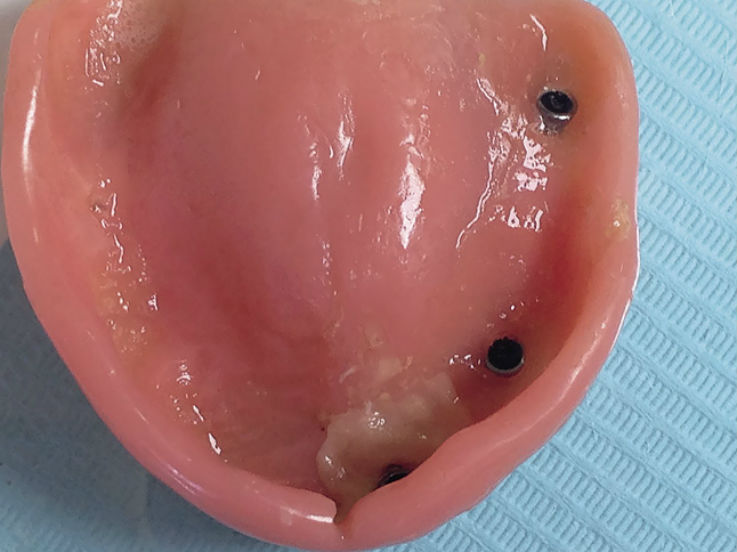
На следующем этапе, через 14 дней после оперативного лечения, к резекционному протезу была добавлена формирующая часть (рис. 4 а, б).

ОБСУЖДЕНИЕ
Клинический пример наглядно иллюстрирует возможности дентальных мини-имплантатов 3M ESPE MDI для фиксации и стабилизации не только полных съемных протезов, но и резекционных и формирующих протезов, применяемых при оперативных вмешательствах на верхней челюсти. Малоинвазивный хирургический протокол, используемый при установке дентальных мини-имплантатов, и высокая первичная стабилизация позволяют нагружать их съемным протезом непосредственно после установки, что является критичным моментом при сжатых сроках дооперационной подготовки таких пациентов. В данном клиническом случае только установка дентальных мини-имплантатов позволила использовать полный съемный протез пациентки в качестве резекционного. Кроме того, именно дентальные мини-имплантаты в данном случае обеспечили надежную фиксацию как резекционного, так и формирующего протезов.





