Mordida distal. Etiología, diagnóstico, corrección
Machine translation
Original article is written in RU language (link to read it) .
Una característica distintiva de la mordida distal es la alteración de la oclusión en el plano sagital debido a la posición distal de los dientes de la mandíbula inferior en relación con los superiores.
Según la clasificación de Angle de las anomalías dentofaciales, este estado patológico se clasifica como clase II.
Más información sobre la mordida distal en el seminario web Mordida distal. Métodos y principios de diagnóstico y tratamiento.
Se pueden destacar las siguientes características intraorales de este tipo de mordida:
- el tubérculo buco-mesial del primer molar permanente superior se encuentra por delante de la fisura intertubercular del diente inferior homónimo;
- el canino de la mandíbula superior (permanente o temporal) se encuentra por delante del espacio interdentario entre los dientes 3 y 4 de la mandíbula inferior.
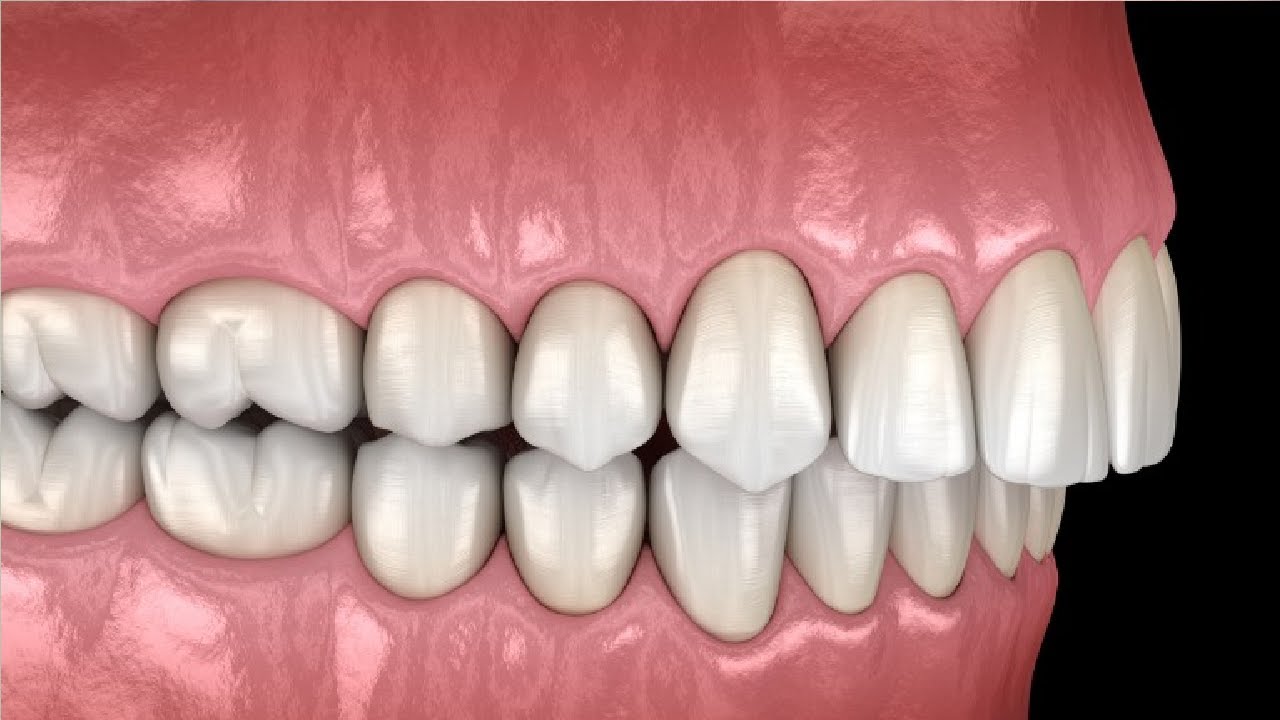
Figura 1. Mordida distal.
Etiología de la mordida distal
Este tipo de cierre de las arcadas dentales puede heredarse, en otras palabras, la anomalía en el tamaño y la posición de los dientes y mandíbulas es un rasgo genético. Es el resultado de una patología congénita del desarrollo del esqueleto facial.
Sin embargo, más a menudo la mordida distal es una patología adquirida de la mordida, resultado de la influencia de una combinación de factores generales y locales.
Entre los factores generales se pueden incluir los siguientes:
- enfermedades que acompañan la alteración del metabolismo de minerales (raquitismo),
- patología del sistema musculoesquelético (escoliosis),
- lesiones traumáticas del esqueleto maxilofacial (especialmente de la mandíbula inferior),
- osteomielitis y otras lesiones de la mandíbula inferior de origen inflamatorio.
Presupuestos locales para el desarrollo de la mordida distal:
- alimentación incorrectamente establecida con leche materna o artificial;
- uso del chupete durante un período prolongado;
- el sueño del niño con la cabeza inclinada hacia atrás;
- acortamiento del frenillo de la lengua;
- hábitos nocivos (morderse el labio, chuparse el dedo);
- dificultad para respirar por la nariz, y como consecuencia, respiración por la boca, patología de la deglución y masticación.
Figura 2. Ausencia de patología de la mordida.
Signos externos de la prognatismo
- Perfil facial convexo.
- Acortamiento de la tercera inferior de la cara.
- No cierre de los labios, el labio inferior se encuentra en la hendidura formada por los incisivos, mientras que los dientes frontales superiores están sobre el labio inferior.
- El surco supramentoniano está claramente definido.
- Se forma un doble mentón.
Se acostumbra dividir la mordida distal en dos formas morfológicas: dentoalveolar y gnática.
En caso de desarrollo de una mordida distal, el sistema dentofacial del paciente experimenta las siguientes alteraciones morfológicas en las mandíbulas:
- la mandíbula superior ocupa una posición anterior (prognatismo);
- la mandíbula inferior ocupa una posición posterior (retrognatismo);
- la mandíbula superior aumenta de tamaño (macrognația);
- la mandíbula inferior se reduce de tamaño (micrognatismo).
Cambios en las arcadas dentales:
- la arcada superior se acorta distalmente;
- la arcada inferior se acorta en el segmento anterior.
Cambios en dientes individuales:
- los dientes molares superiores se desplazan mesialmente;
- los dientes molares inferiores erupcionan distalmente.
En la mordida prognática, se observan alteraciones en algunas funciones del sistema dentofacial:
- La respiración bucal habitual provoca alteraciones en la función de válvula de los labios, el músculo orbicular de los labios pierde su tono, y se altera el funcionamiento de los músculos responsables de la protrusión de la mandíbula inferior.
- La respiración bucal con el tiempo conduce a una posición incorrecta de la lengua en la cavidad bucal, se forma glosoptosis: el descenso de la lengua hacia el fondo de la cavidad bucal.
- La presión constante de los músculos de la lengua, las mejillas y los labios altera la posición de los dientes, las arcadas dentales comienzan a estrecharse, se altera la posición de los dientes frontales: protrusión o retrusión, la profundidad de la superposición de los incisivos aumenta.
- Surgen problemas con la pronunciación de sonidos, se altera la articulación de la lengua.
- Debido a la aparición de un espacio sagital entre los dientes frontales, la falta de contacto entre ellos dificulta la mordida de los alimentos, y también se altera significativamente la masticación.
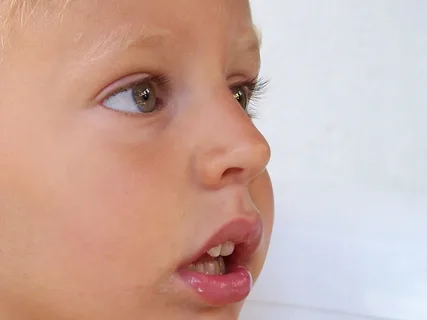
Figura 3. Respiración bucal y mordida.
Principios de diagnóstico de la prognatismo
El principal método de diagnóstico de la mordida distal es el examen clínico del paciente, la recopilación de antecedentes, pero existen numerosos estudios adicionales, entre los cuales se pueden destacar los siguientes:
- estudio de modelos diagnósticos;
- análisis de radiografías laterales de la cabeza, fotografías;
- métodos funcionales de estudio de la musculatura masticatoria y facial.
Para la diferenciación de diferentes formas de mordida distal, en la clínica se utilizan pruebas diagnósticas especiales que permiten determinar la naturaleza del desplazamiento de la mandíbula inferior.
Prueba de Eshler-Bitner
Principio de realización
Se le pide al paciente que adelante la mandíbula para que los dientes laterales queden en una relación neutral.
Evaluación de resultados
- El perfil mejora externamente, lo que significa que la mordida distal es el resultado de un desarrollo insuficiente de la mandíbula inferior, o de su posición distal.
- El perfil facial ha empeorado visualmente; la causa de la patología de la mordida está relacionada con una alteración en el tamaño o la posición de la mandíbula superior.
- Durante el proceso de adelantar la mandíbula inferior, la apariencia primero mejora y luego empeora; por lo tanto, la prognatismo es el resultado de cambios patológicos en ambas mandíbulas.
Pruebas de Ilina-Markosyan
La realización de estas pruebas funcionales ayuda a determinar la dirección, etiología y magnitud del desplazamiento de la mandíbula inferior.
- La primera prueba se realiza cuando el paciente está en reposo; el médico evalúa la cara del paciente, la posición de la mandíbula inferior al hablar y en reposo. Se estudian los síntomas faciales de la patología de la mordida.
- La segunda prueba implica la evaluación de la oclusión habitual; es necesario que el paciente cierre los dientes con los labios cerrados. Si hay un desplazamiento habitual de la mandíbula inferior, entonces las alteraciones externas son más pronunciadas de acuerdo con la dirección del desplazamiento de la mandíbula.
- La tercera prueba implica la evaluación de los desplazamientos laterales de la mandíbula; para su realización, se le pide al paciente que abra la boca lo más que pueda, luego se estudia el desplazamiento hacia el lado de la mandíbula inferior. Si hay un desplazamiento lateral, en este caso la asimetría facial se agrava o desaparece, todo depende de su causa. Se evalúa la relación de la línea media de la cara y los arcos dentales.
- La cuarta prueba se realiza para comparar la oclusión habitual y la central, analizar la armonía facial al colocar la mandíbula inferior en la posición correcta, eliminar el desplazamiento habitual, y comparar con la armonía facial al estar en la posición habitual de la mandíbula inferior.
Principios de corrección de la mordida distal
Cualquier anomalía dentofacial, incluida la mordida distal (excepto las anomalías de mordida que están asociadas con fisuras congénitas), comienza a corregirse con aparatos ortodónticos al alcanzar el niño la edad de 5 a 6 años. Esto está relacionado con las características de la psicología de los pequeños pacientes.

Figura 4. Entrenador preortodóntico.
Durante la mordida temporal, el objetivo principal del ortodoncista es proporcionar condiciones para el crecimiento y desarrollo de las mandíbulas, eliminando el bloqueo de la mandíbula superior. El método principal de tratamiento en este período es la mioterapia, y el método aparatológico es adicional.
Durante la mordida mixta, el objetivo principal del ortodoncista es establecer un desarrollo óptimo de la mandíbula inferior y ralentizar el crecimiento de la mandíbula superior. En esta etapa, el método principal de tratamiento es el aparatológico, y la mioterapia se utiliza solo como un complemento.
Durante la mordida mixta, se presta mucha atención a la eliminación de las condiciones adquiridas de la mordida distal: corrección de las funciones básicas (respiración, deglución, masticación), eliminación de hábitos nocivos, normalización del tono muscular.
Durante la mordida permanente, el objetivo principal del ortodoncista es reducir el tamaño del arco superior para optimizar la mordida. En esta etapa se utilizan los siguientes métodos: aparatológico, integral, quirúrgico. El factor determinante al elegir el método de corrección de la mordida en esta etapa es si el crecimiento de los huesos del esqueleto facial ha terminado o aún continúa.
Se puede lograr un resultado estable del tratamiento siempre que se optimicen todas las funciones del sistema dentofacial, así como obtener un contacto múltiple de fisuras y cúspides.

Figura 5. Sistema de multibonding
Errores
Los errores más comunes que no permiten obtener buenos resultados en la corrección de la mordida distal:
- Secuencia de tratamiento incorrecta, primero intentan avanzar la mandíbula inferior en lugar de expandir la superior.
- No se corrige la retrusión de los dientes frontales superiores en la etapa inicial del tratamiento de la prognatismo.
- Se crean condiciones para el crecimiento de la mandíbula inferior en el contexto de una mordida distal abierta, que se caracteriza por un crecimiento vertical más pronunciado, y no horizontal, de las mandíbulas.
- En el contexto de una separación sagital pronunciada, de más de 10 mm, no se combinan el tratamiento con aparatos con el tratamiento integral.
- El aumento de los plazos de tratamiento a menudo está relacionado con el uso de aparatos funcionales en períodos en los que no hay crecimiento activo de las mandíbulas.
- No se logra la normalización de las funciones.
- No se alcanza el contacto fosa-cúspide.
Más información actual sobre el tratamiento de la mordida distal en la clase en línea Mordida distal: tratamiento secuencial.
