Пигментация десны. Лечение, ошибки и осложнения
В последние годы произошел сдвиг в стоматологии, в результате которого эстетика приобрела более высокий приоритет, нежели в прошлом. Ожидания пациентов в косметическом плане постоянно растут, поэтому пигментация десны, особенно в тех участках, которые видны во время улыбки и разговора, стала важной составляющей эстетики и привлекательной улыбки.
Подробные протоколы хирургического лечения заболеваний пародонта от мировых экспертов на онлайн-курсе Хирургическая пародонтология.
Хотя пигментация десны встречается у всех рас, ее чаще наблюдают в темнокожих популяциях. Десна чаще всего пигментируется среди всех тканей полости рта. Физиологическая пигментация меланином относительно распространена у темнокожих людей, и обычно степень пигментации десны меланином хорошо коррелирует со степенью пигментации меланином кожи. Наиболее распространенная этиология пигментов, которые изменяют нормальный цвет десны — осаждение меланина меланоцитами, что, в свою очередь, зависит от активности фермента тирозиназы.
Депигментация десны — это процедура пародонтальной пластической хирургии для удаления пигментированной десны. Процедура депигментации десны может быть выполнена с использованием лазера; однако, как описано в этом клиническом случае, с этой процедурой могут быть связаны лазерные ожоги, и, если это происходит, их необходимо впоследствии устранять.
Клинический случай
В данном клиническом случае у пациента было обширное изъязвление эллиптической формы справа на верхней челюсти в области премоляров. Подлежащая альвеолярная кость была обнажена, а окружающие ее края десны воспалены. После обработки данной области и удаления секвестрированной костной ткани, костный трансплантат и субэпителиальный соединительнотканный трансплантат были помещены с использованием микрохирургической техники для исправления дефекта. Этот отчет о клиническом случае призван повысить осведомленность о потенциальных осложнениях операции депигментации десны и представить возможный подход для лечения таких осложнений.
Из-за пандемии пигментации орального меланина и современных высоких косметических требований тема пигментации десен приобрела большое значение. Депигментация десен — это пародонтальная пластическая операция, при которой удаляется пигментированная десна. На сегодняшний день для депигментации десен было использовано несколько различных методов, включая механические, хирургические, электрохирургические и криохирургические методы; прижигание с использованием химических агентов; десневые трансплантаты и лазеры. Хирургия с помощью скальпеля для депигментации является проверенной временем и остается золотым стандартом.
Лазер для устранения пигментации десны
Лазеры, которые обычно используются для депигментации десен, являются углекислый газ (CO2) (10,600 нм) и легированный неодимом иттрий-алюминиевый гранат (Nd: YAG) (1,064 нм), хотя легированный эрбием иттрий-алюминиевый гранат (Er: YAG) (2,940 нм) в последнее время привлекает все больше внимания. Лазерная терапия удаляет меланиновый пигмент, абляцируя (от слова абляция) эпителиальные ткани. Для этого необходимо, чтобы меланоциты находились в диапазоне проникновения лазера и содержали меланин для поглощения и преобразования световой энергии в тепло через фототермолиз. Интенсивность и временной интервал повторений зависят от используемых методов лечения. Для депигментации существуют многочисленные способы лечения, но лазер становится наиболее эффективным, приемлемым и надежным методом. Применение лазера связано с меньшей болезненностью по сравнению с другими методами лечения.
В настоящем клиническом случае, лазерный ожог случился в результате неправильного его применения во время процедуры депигментации. Обзор зарегистрированных инцидентов, связанных с лазерами в литературе показал, что большинство из них – травмы зрительного анализатора или повреждения кожи. Немногие документы в литературе сообщали об ожоге лазером слизистых, ни в одном из них не сообщалось о лазерных ожогах, связанных с процедурой депигментации десны. По мнению автора, это первый отчет о клиническом случае лазерного ожога десны в результате лазерной депигментации и устранение его.
Клинический случай
28-летней пациентке была предложена косметическая коррекция изъязвленной десны с открытой костью справа на верхней челюсти в области премоляра в результате депигментации десны лазером, которая была проведена 2 месяца назад в частной клинике. Пациентка сообщила, что после процедуры появилась незаживающая обнаженная область, а в последующие недели улучшений не наблюдалось. В результате она решила найти мнение по данному поводу в клинике отделения пародонтологии на факультете стоматологии, в университете King Abdulaziz, Jeddah, Саудовской Аравии.
Пластическая хирургия для устранения ожога десны
При осмотре наблюдалось большое изъязвление эллиптической формы, простирающееся от мезиального края зуба № 3 до мезиального края зуба № 5 (фото 1). Подлежащая альвеолярная кость была обнажена, а окружающие ее края десны воспалены. Была проведена коррекционная пародонтальная пластическая хирургия, включающая удаление костного секвестра, увеличение подлежащего слоя кости и реконструкция вышележащих мягких тканей. Кроме того, из-за тонкой раны и сложности последующего восстановления использовались методы пародонтальной микрохирургии.
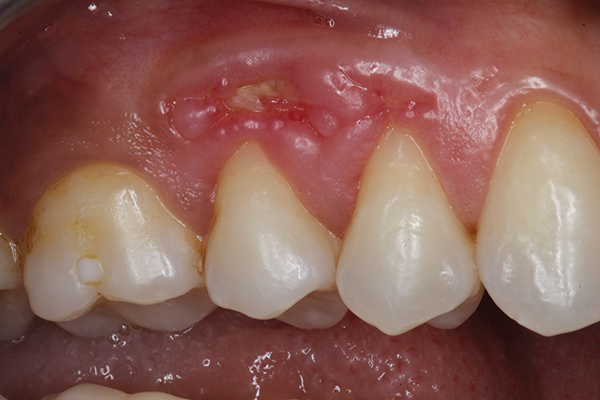
Фото 1. Предварительная внутриротовая фотография, область премоляров верхней челюсти справа, которая показывает обнаженную альвеолярную кость с воспаленными краями десны на ране.
После проведения местной анестезии был сделан разрез кнутри от десневой борозды, который был ограничен щечной поверхностью зуба № 4 с использованием микрохирургического лезвия (S-M Blade, Hartzell, denmat.com) (фото 2). Края раны осторожно обработали с использованием того же лезвия, чтобы создать свежую рану. Микрохирургический периостальный элеватор (Micro Elevator, Hartzell) использовался, чтобы осторожно поднять края коронковой части десны и для создания кармана с помощью тупого рассечения (фото 3 и фото 4). Костный секвестр удалили, а подлежащую альвеолярную кость повторно реконтурировали с использованием пьезоэлектрического ножа (Piezotome, Satelec Acteon, dental-bone-surgery.com) (фото 5).
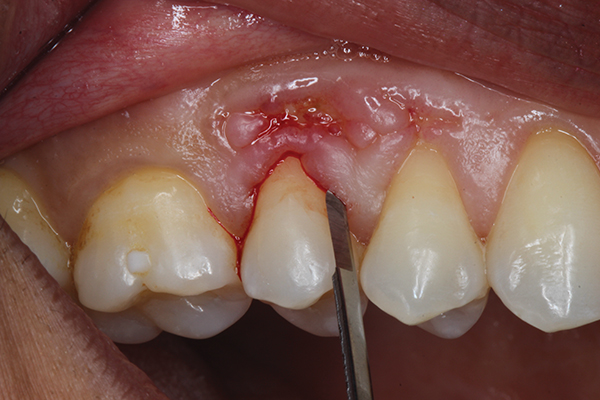
Фото 2. Разрез производится с использованием микрохирургического лезвия.
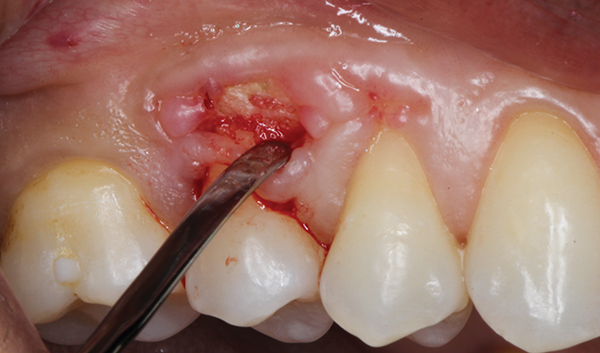
Фото 3. Смещение маргинального края выполняется с помощью микрохирургического периостального элеватора.
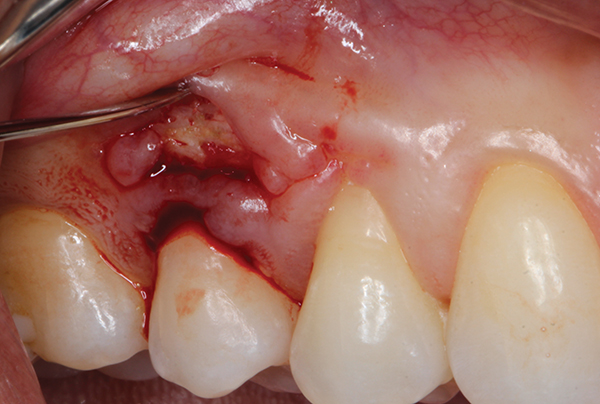
Фото 4
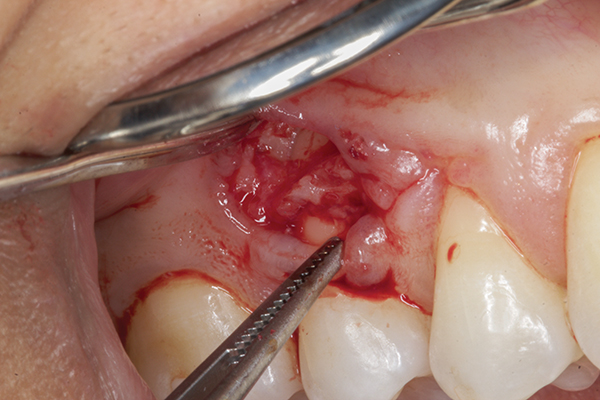
Фото 5. Реконтурирование кости и стимуляция костного кровотечения
После стимуляции кровотечения, деминерализованная лиофилизированная кость размером 0,5 см3 (Ace Surgical Supply, acesurgical.com) была привита, чтобы покрыть обнаженную кость и корни (фото 6). Субэпителиальный соединительнотканный трансплантат был взят с неба на той же стороне (фото 7) и внесен под десневой карман и над костным трансплантатом. Десневой трансплантат был закреплен, а разрез был ушит с помощью хромового кетгута с использованием одиночных прерывистых швов (фото 8). После ушивания участка донора (неба) участок-реципиент был защищен пародонтальным перевязочным материалом (COE-Pak ™, GC America, gcamerica.com).
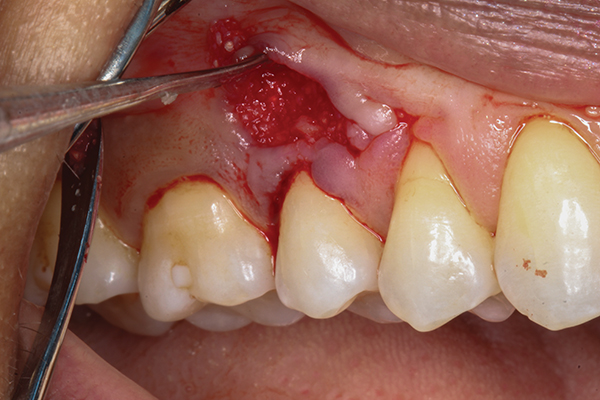
Фото 6. Деминерализованная лиофилизированная кость, внесенная над обнаженной костью и корнями.
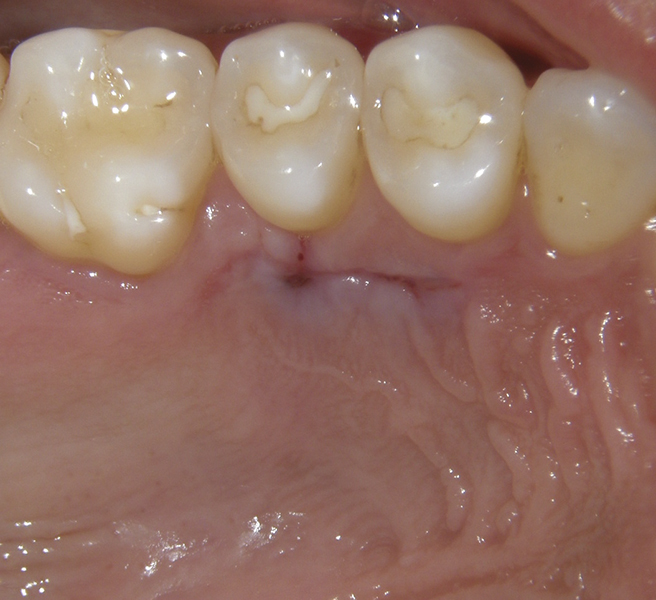 Фото 7. Слизистая оболочка неба после извлечения трансплантата соединительной ткани.
Фото 7. Слизистая оболочка неба после извлечения трансплантата соединительной ткани.
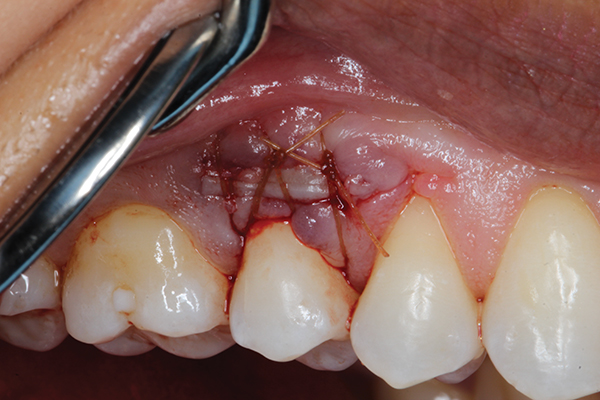
Фото 8. Заключительные швы помещаются без натяжения. Субэпителиальный соединительнотканный трансплантат ушивали до сосочков, а щечный лоскут был ушит над трансплантатом с помощью хромового кетгута.
Пациентка была отправлена домой с рецептами на антибиотик (500 мг амоксициллина, три раза в день в течение 7 дней), чтобы свести к минимуму риск заражения, и на нестероидный противовоспалительный препарат (400 мг ибупрофена). Ей было поручено полоскать полость рта хлоргексидином два раза в день в течение 2 недель. Пациентка назначалась раз в неделю в течение первых 2 недель (фото 9 и фото 10), а после раз в месяц в течении 3 месяцев. После 3 месячного послеоперационного наблюдения восстановление было адекватным как на участках реципиента, так и донора (фото 11 и фото 12), и пациент остался доволен результатом.
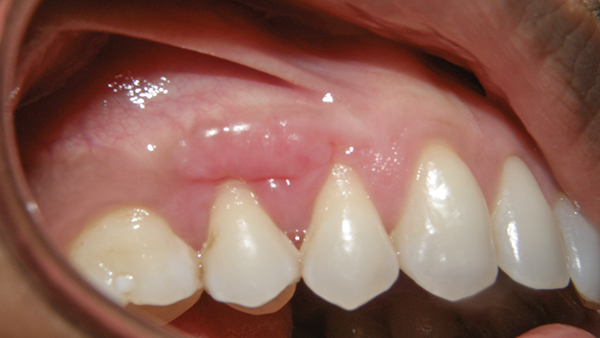 Фото 9. Постоперационный участок реципиента спустя 2 недели.
Фото 9. Постоперационный участок реципиента спустя 2 недели.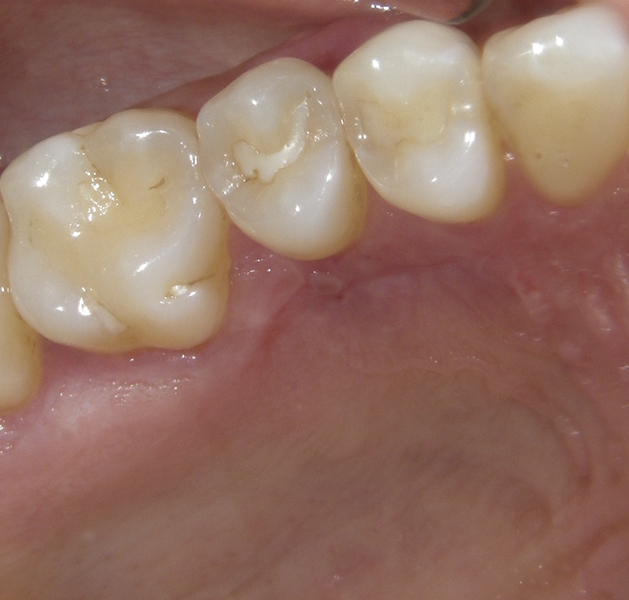 Фото 10. Постоперационный участок донора спустя 2 недели.
Фото 10. Постоперационный участок донора спустя 2 недели.
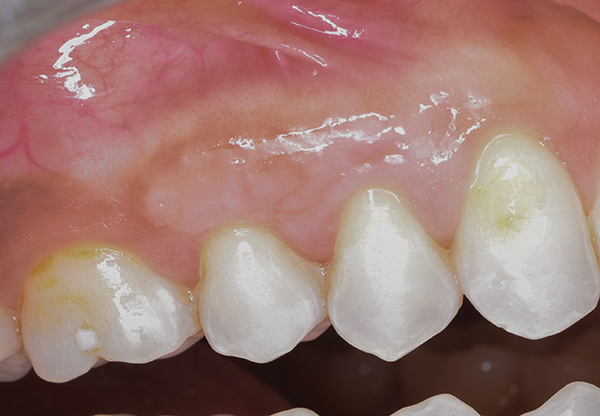
Фото 11. Постоперационный участок реципиента спустя 3 месяца.
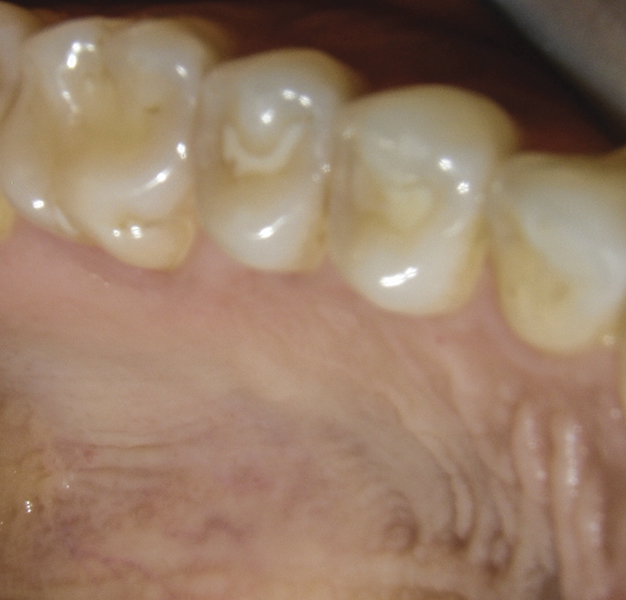 Фото 12. Постоперационный участок донора спустя 3 месяца.
Фото 12. Постоперационный участок донора спустя 3 месяца.
Лазер
Лазер — это простое устройство, которое произвело революцию в клинической практике. Однако разнообразие лазерных технологий с точки зрения различных длин волн, режимов энергии и параметров настройки привело к появлению множества клинических протоколов в общей стоматологии и в частности в пародонтологии. Учитывая это разнообразие, клиницисты должны применять лазерное лечение только после получения полного понимания технологии и того, как правильно ее использовать, чтобы получить максимум преимуществ и свести к минимуму риск получения травмы.
Лазерная депигментация
Прогноз лазерной депигментации обычно благоприятный. По мере того как использование лазеров становится все более распространенным и его применение становится все более разнообразным, регулирование использования лазера и мониторинг безопасности являются важными факторами. Последующее наблюдение после такого лечения имеет важное значение, так как все процедуры с лазерами сопряжены с присущими ему рисками, включая ожоги, и поставщик лечения должен обеспечить необходимый уход.
Поскольку не все лазеры работают одинаково, клиницисты должны быть обучены каждому, с которым они работают. Практикующий врач должен учитывать тип используемого лазера и его показания, а также понимать биофизику лазера, соответствующие настройки для конкретной процедуры и что делать, если возникнут осложнения. В этом клиническом случае пациент был направлен в клинику автора, и он не был уверен в том, какой тип лазера использовался при предыдущем лечении данного пациента.
Giannelli и др. изучили клиническую эффективность двух разных лазеров для депигментации десны, диодного лазера и Er: YAG-лазера. Они сообщили, что диодный лазер дал лучшие результаты. Они также пришли к выводу, что лазер Er: YAG следует использовать с осторожностью, поскольку он часто приводит к неполной абляции эпителия десны с более глубокими эпителиальными гребнями, что требует повторных процедур и, следовательно, увеличивает риск повреждения собственной пластинки. Он приводит к расширению кровеносных сосудов, что приводит к задержке заживления ран. Эти и другие данные подтверждают, что диодный лазер имеет преимущества безопасного и успешного применения в случаях гиперпигментации десен с минимальной интра- и постоперационной травмой.
Пациентка в данном случае получила осложнения, вызванные неправильным использованием лазера во время депигментации десен. Предположительно, ее травмы были непреднамеренными, и ее стоматолог не специально делал что-то неправильно.
К счастью, слизистая оболочка полости рта прекрасно поддается лечению по сравнению с фибробластами кожи. Гистологически фибробласты слизистой оболочки полости рта фенотипически отличаются от фибробластов кожи и более близки к эмбриональным фибробластам. Такие различия способствуют быстрому заживлению слизистой оболочки полости рта. Другой причиной быстрого заживления является то, что слизистая оболочка полости рта постоянно покрыта слюной, которая содержит множество факторов роста и биологически активных пептидов и белков. Эти вещества способствуют росту и дифференцировке тканей, тем самым способствуя заживлению ран. Примечательно, что если травма глубокая (доходит до кости, как в данном случае), будет показана обработка некротизированных краев раны, а далее трансплантация тканей в данную область.
Другим важным элементом, связанным с нарушением заживления ран, является гипоксия. Раны должны иметь минимальное давление кислорода 30 мм рт. ст. для нормального деления в клетках и минимум 15 мм рт. ст. для пролиферации фибробластов. Достаточная оксигенация имеет решающее значение для пролиферации клеток, ангиогенеза, синтеза коллагена и повторной эпителизации. Поэтому в данном случае тщательная обработка некротизированной кости для обнажения новой здоровой кости с неоваскуляризацией была обязательной для получения минимального давления кислорода и последующего нормального заживления ран.
В дополнение к наличию мертвой кости, другой возможный вклад в хронизацию процесса и отсрочку исцеления в данном случае состоял в том, что рана растягивала базальную мембрану через соединительную ткань и создавала некроз кости. Поскольку основные элементы базальной мембраны включают коллагеновый IV тип и адгезивные молекулы (ламинины и фибронектин), которые важны для фактора роста фибробластов и связывания фактора роста эндотелия сосудов, они влияют на ангиогенез и ускоряют процесс заживления.
Во избежание осложнений, если у врача есть сомнения, возможно целесообразно использовать большую длину волны с низкой плотностью потока и высокой длительностью импульса. Это основывается на принципе консервативности, согласно которому можно применять более интенсивное лечение впоследствии. Поскольку уже начатое лечение, которое стало чрезмерно интенсивным, не может быть отменено. Кроме того, в то время как все специалисты по лазерам должны принимать все меры предосторожности, чтобы предотвратить появление ожогов, они также должны знать о фундаментальных методах, с помощью которых можно устранить ожоги в случае их возникновения.
Основным препятствием при выполнении операции в данном клиническом случае была правильная обработка некротизированной кости, поскольку в пределах небольшой раны автору пришлось достигать (добираться до) живой кости, чтобы обеспечить хорошее кровоснабжение впоследствии внесенного вышележащего трансплантата. Клинически некротизированная кость проявляется как белый или желтоватый безболезненный обнаженный участок. Однако в случаях с большой площадью она может иметь явления вторичной инфекции, приводящей к воспалению, образованию гноя, неприятному запаху и боли. Попытки закрыть некротизированную кость местными лоскутами или трансплантатами мягких тканей часто терпят неудачу, что приводит к последующему обнажению кости и потере вышележащих мягких тканей. В данном случае операция выполнялась с увеличительными приборами, и хирург попытался удалить некротизированную кость, пока живая (витальная) кость не была обнаружена до наложения швов. Однако это было чрезвычайно сложно.
Депигментация десны с помощью лазера
Потенциальные осложнения могут возникнуть в результате депигментации десны с помощью лазера. Практикующие врачи, использующие лазеры, должны проявлять предельную осторожность и понимать, как предотвратить описанный здесь тип травмы. Однако риск лазерного ожога никогда не может быть полностью устранен. Все врачи, практикующие лечение с помощью лазера должны знать соответствующие методы, с помощью которых можно устранить ожоги в случае их возникновения.
Еще больше актуальной информации на онлайн-курсе Хирургическая пародонтология: подготовка к протезированию.